La Salute mentale nelle Marche. Tra statistica e bisogni nella realtà.
 Prenditi uno Xanax e divertiti, 4 compresse di vita spericolata, dopo i pasti, andare a caccia di android, scrivere sui muri parole acide, bere acidi, acidificanti, benzodiazepine, 2 bicchieri di paracetamolo per il bucato, 1 volta alla settimana… Reading e qualche riflessione sui dati del Rapporto 2018 sulla salute mentale. Dopo 40 anni e tanti attacchi alla Riforma Basaglia. In collaborazione con l’associazione culturale per l’inclusione sociale Fuoritema di Pordenone, sabato 15 settembre alle 21,a Fano, presso il Centro di documentazione F. Salomone.
Prenditi uno Xanax e divertiti, 4 compresse di vita spericolata, dopo i pasti, andare a caccia di android, scrivere sui muri parole acide, bere acidi, acidificanti, benzodiazepine, 2 bicchieri di paracetamolo per il bucato, 1 volta alla settimana… Reading e qualche riflessione sui dati del Rapporto 2018 sulla salute mentale. Dopo 40 anni e tanti attacchi alla Riforma Basaglia. In collaborazione con l’associazione culturale per l’inclusione sociale Fuoritema di Pordenone, sabato 15 settembre alle 21,a Fano, presso il Centro di documentazione F. Salomone.
La Salute mentale nelle Marche. Tra statistica e bisogni nella realtà.
E’ stato pubblicato in aprile 2018 il Rapporto sulla Salute mentale redatto dal Ministero della Salute sulla base dei dati raccolti nel 2016.
Si tratta di una occasione di verifica alla portata sia degli addetti ai lavori che di noi cittadini, pazienti, familiari, amici di persone in cura.
Soprattutto ora che il Ministro dell’Interno, facendosi portavoce non richiesto, ha descritto i pazienti con disturbi psichici come pericolosi criminali che le famiglie vorrebbero chiusi nelle strutture, abbiamo il dovere di smentire queste affermazioni guardando alla realtà, che è quella di persone con disagio che i familiari per primi vogliono vedere a casa, con l’assistenza sul territorio che deve essere presente per aiutare in quello che è il dovere civile di tutti: vivere assieme.
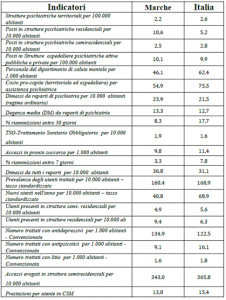
Salta subito agli occhi la difficoltà della raccolta e “sistemazione” dei dati, i quali, come ha fatto notare la Società italiana di epidemiologia psichiatrica, non corrispondono sempre a quanto rilevato nella realtà, si fa notare ad esempio come alcuni dati siano derivati da aggiustamenti nel conferimento delle informazioni…tanto è vero che risulta dal Rapporto un incremento del personale coinvolto nella cura del più 8,1 per cento, tutto il contrario della carenza di personale che viene rilevata nei fatti che, come scrivono i medici, rivelano “una condizione di sofferenza evidenziata da più parti”. (tab. indicatori SIEP)
 Se la Riforma del 1978 del sistema psichiatrico italiano, (detta “Basaglia”, che pure non ne fu il proponente in Parlamento), viene ammirata in tutto il mondo, attualmente l’analisi dei dati sul sistema evidenzia almeno quattro criticità:
Se la Riforma del 1978 del sistema psichiatrico italiano, (detta “Basaglia”, che pure non ne fu il proponente in Parlamento), viene ammirata in tutto il mondo, attualmente l’analisi dei dati sul sistema evidenzia almeno quattro criticità:
– il sempre più frequente ricorso all’uso dello psicofarmaco come soppressore del sintomo, invece che la cura della causa del sintomo
-la frequenza ancora molto elevata dei ricoveri ripetuti, segno di quello che sappiamo bene essere la grossa carenza di rete di personale sul territorio, che incide sulle ricadute nel disagio dei pazienti
–l’affidamento al privato profit, anche quello non cooperativista, delle residenze psichiatriche, in aumento in molte regioni.
– la bassa spesa pro-capite per la cura psichiatrica nella nostra Regione, a fronte di una alta spesa per il ricovero residenziale e di una troppo bassa spesa per il personale sul territorio.
In generale i dati sottolineano grandi discrepanze tra una regione ed un’altra, segno che sono i progetti e le persone che applicano la Riforma ad essere i veri promotori, od affossatori, di quel tentativo fatto per far rientrare a tutti gli effetti la persona con disagio psichico nella sua società.
L’uso ed abuso della prescrizione di psicofarmaci, definito spesso “Manicomio chimico” (Cipriano): per le Marche il dato del 2016 rileva una incidenza di 134 persone su 1000 trattate con antidepressivi rispetto una media nazionale di 122 persone. Vi sono inoltre 9 persone su 1000 trattate con antipsicotici, contro una media nazionale di ben 16 persone su 1000. 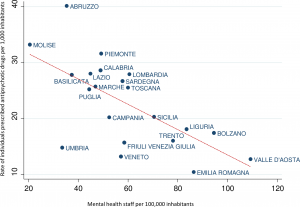
Ma quest’ultimo dato rivelerebbe un 29,6% di trattamenti in più rispetto al 2015 in Italia… segno che certo nel flusso dei dati dai reparti e dai dipartimenti di salute mentale qualcosa non va. In totale in Italia nel 2016 la spesa per i soli trattamenti con antidepressivi in regime di assistenza convenzionata è di oltre 338 milioni di euro.
Per quanto riguarda i ricoveri, i dati marchigiani mostrano un tempo di permanenza nelle strutture di cura molto basso, partendo da un valore assoluto di 4,9 persone in strutture psichiatriche su 10.000.
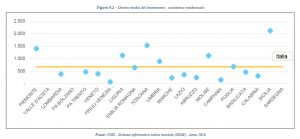 Ma le Marche non forniscono i dati sulle persone presenti in: Centri diurni, Day Hospital, Centro di salute mentale, Strutture residenziali protette (a 6, 12, 24 ore di assistenza specialistica) pubbliche o equiparate.
Ma le Marche non forniscono i dati sulle persone presenti in: Centri diurni, Day Hospital, Centro di salute mentale, Strutture residenziali protette (a 6, 12, 24 ore di assistenza specialistica) pubbliche o equiparate.
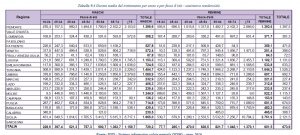 Vediamo la spesa marchigiana per il sostegno a strutture residenziali, molto alta, dato che va di pari passo con un 1,2 per cento di personale qualificato come assistente sociale sul territorio, di fronte ad una media nazionale del 2,7.
Vediamo la spesa marchigiana per il sostegno a strutture residenziali, molto alta, dato che va di pari passo con un 1,2 per cento di personale qualificato come assistente sociale sul territorio, di fronte ad una media nazionale del 2,7. 
Il dato sul numero di pazienti ammessi nel 2015 in strutture psichiatriche e affini era infatti uno dei più alti d’Italia, 8,89 per diecimila abitanti rispetto ad una media del 3,23 per diecimila abitanti. Ciò a fronte di una permanenza nelle strutture (durata media del trattamento) tra le più brevi in Italia.
Nell 2016 il 40,1% dei pazienti in Italia riceve una visita psichiatrica entro i 14 giorni successivi alla dimissione e il 48,3% entro i 30 giorni. Nelle Marche il valore è leggermente flesso rispetto al dato nazionale (34,9 e 46,8). Questo dato sottolinea anch’esso una carenza nell’affiancamento al paziente.
Il ricovero ripetuto non programmato entro 30 giorni è invece il più basso d’Italia, l’8,3% rispetto alla media nazionale di ben 17,7%.
Da sottolineare dunque che le Marche investono molto nella degenza in struttura ma troppo poco nell’assistenza domiciliare, ambulatoriale e semiresidenziale.
Il costo relativo per paziente è il più basso dopo Basilicata e Molise!
Il costo percentuale pro capite per la assistenza psichiatrica è tra i più bassi in Italia: il secondo più basso (54.9), dopo la Basilicata (45.7). 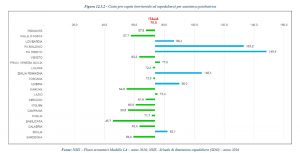
I trattamenti sanitari obbligatori, segnale di allarme del decadimento e rottura della rete di sostegno alla persona con disagio, la “maglia nera” dei TSO andava a Valle d’Aosta, Emilia-Romagna, Umbria, Marche, Lazio, Sicilia e Sardegna (che presentavano tutte valori superiori a 25, con punte, in Sicilia, pari a 41,9 ricoveri in TSO x 100.000 abitanti). Per le Marche si segnalano per il 2016 un numero di 253 TSO, rispetto a 253 nel 2015, 325 nel 2014, ma solo 208 nel 2013.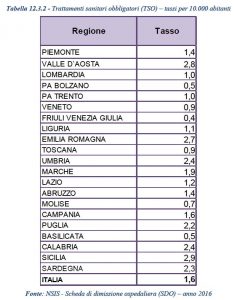
Segnale che qualcosa sta cambiando sia nella struttura pubblica, che dovrebbe garantire la prevenzione delle crisi, che nello stato psicologico generale. 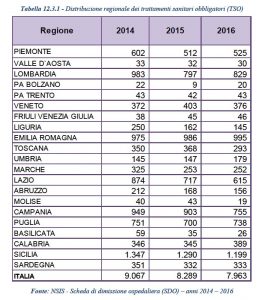
Il rapporto ISTAT su “La salute mentale nelle varie fasi della vita” per gli anni 2015-2017 segnalava non solo che nelle Marche l’alta spesa associata ai trattamenti residenziali: nelle Marche si spende per questi il 59,1% sul totale della spesa dedicata alla salute mentale contro una media nazionale del 39%, penalizzando fortemente la scelta “Basagliana.
Rileviamo a questo proposito il grande disagio del personale sanitario e assistenziale, medici ma soprattutto operatori, che lavorano nelle strutture territoriali, sottoposti a carichi di responsabilità gravissimi a causa delle scarse risorse. La situazione non è meno grave per chi opera in appartamenti protetti o prendendosi cura di un familiare od amico a domicilio: l’assistenza sia medica che sociale è latitante, i colloqui spesso dipendono solo dalla buona volontà di familiari e parenti.
Anche la situazione della gestione della tutela vede carichi impossibili per il Giudice, che è costretto spesso a fissare appuntamenti in tempi biblici e senza certo avere le risorse per fare le verifiche opportune.
Questa situazione mette a rischio soprattutto i pazienti privi di risorse economiche e di sostegno familiare, per essi il ricorso al Giudice è spesso indispensabile, a loro garanzia, ma rischia di trasformarsi in un supplizio, da aggiungere a quello del sentirsi traditi o in ostaggio alla famiglia.
La nostra società, che affida la cura, il welfare primario, alla famiglia, vede nel paziente psichiatrico la vittima predefinita di un circolo vizioso: perché è dalla famiglia che quasi sempre nasce il disagio psichico.
In caso di carenze a livello locale le Regioni si servono strutture spesso private “profit”, che traggono convenienza dal suddividere la stessa struttura in reparti “multi-tasking” che consentano loro di fa affluire più tipi di richiesta, ad es. la struttura marchigiana privata di Maiolati Spontini, Villa Jolanda, appartenente al Gruppo Kos, che accoglie “pazienti ultrasessantacinquenni affetti da demenze o patologie psichiatriche, ma anche persone non autosufficienti con un piano terapeutico senza termine”, struttura decentrata e isolata dalla zona urbana, verso la quale migrano da tutta la regione molti pazienti psichiatrici in attesa di ricollocazione in famiglia o in case protette, o di futuri ricoveri in SPDC.
Se vengono a mancare le garanzie per la ricostruzione di una rete sociale virtuosa: con la cura dei medico, degli/delle assistenti sociali, degli operatori, col reinserimento attivo (Borse lavoro, laboratori) e la presenza domiciliare, il futuro rischia di vedere l’accrescimento di strutture psichiatriche-residenziali miste e periferiche, strutture chiuse, che una società debilitata e impoverita rischia di trasformare in nuovi manicomi.
Per non distruggere una riforma che ci ha lasciato il grande messaggio dell’umanità, occorre un confronto territoriale positivo tra i soggetti coinvolti, in primis coi pazienti.
FPA